Osteosynthese bei Frakturen im Kniebereich und des Unterschenkels
Patellafraktur
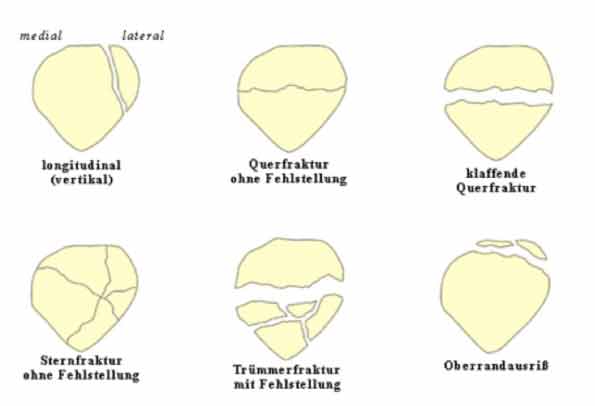
Ein Bruch der Kniescheibe ist selten und tritt typischerweise bei einem direkten Anpralltrauma auf. Im Rahmen von Hochrasanztraumen können sie auftreten, wenn das Knie bei einem Autounfall gegen das Armaturenbrett prallt (dashboard injury). Diese Frakturen werden grob in Quer-, Längs- und Trümmerfrakturen unterteilt. Eine komplett die Gelenkfläche der Patella betreffende Querfraktur führt zu einer Unterbrechung des Streckapparates.
Schmerzen, Schwellung, Erguss im Kniegelenk und eine beeinträchtigte oder komplett aufgehobene Streckfunktion des Kniegelenks sind typische klinische Hinweise für das Vorliegen einer Patellafraktur. Der sogenannte Reservestreckapparat des Kniegelenkes (Retinaculum patellae) kann eine gewisse Restfunktion der Streckung aufrechterhalten. Neben der klinischen Untersuchung ist die Anamnese wichtig. Hat es sich bei dem Unfallereignis beispielsweise um einen Auffahrunfall gehandelt mit Anprall am Armaturenbrett, so können weitere Verletzungen wie zum Beispiel eine Ruptur des hinteren Kreuzbandes und weitere Frakturen hüftgelenksnah im Sinne einer Kettenverletzung vorliegen.
Bei der bildgebenden Diagnostik kommen zunächst die Röntgenuntersuchung, je nach Untersuchungsbefund, aber auch die Computertomographie oder MRT Bildgebung zur Anwendung.
Ziel der Therapie ist die Wiederherstellung des Streckapparates mit einem guten funktionellen Ergebnis. Die Frage, ob eine konservative oder operative Behandlung erfolgt, richtet sich unter anderem nach dem Frakturtyp und dem Ausmass der Dislokation der Fragmente. Ist der Streckapparat intakt und ist die Fraktur unverschoben, insbesondere bei den Längsfrakturen, kann die konservative Therapie erfolgen. Unter entsprechender Teilbelastung und zunächst Limitierung der Beugung im Kniegelenk werden die Patienten mit einer Schiene (Orthese) versorgt. Im Verlauf von etwa 6 bis 8 Wochen wird die Beweglichkeit nach und nach freigegeben.
Trümmerfrakturen und Querfrakturen der Patella sind in den meisten Fällen operativ zu versorgen, da hier der Streckapparat in seiner Anatomie meist vollständig unterbrochen ist.
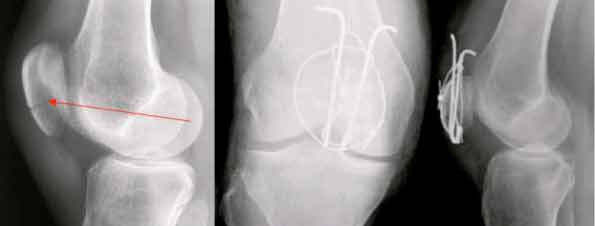
Ziel der operativen Versorgung ist eine übungsstabile, anatomische Rekonstruktion zu erreichen. Hierfür stehen verschiedene Möglichkeiten mit Schrauben und Drähten zur Verfügung, das Ergebnis kann gegebenenfalls arthroskopisch während der Operation kontrolliert werden. Ein gängiges Verfahren stellt die Zuggurtungsosteosynthese dar. Hierbei führen entgegengerichtete Muskelzüge durch Umlenkung der Kraft und eine spezielle Anordnung der Osteosynthese (asymmetrisch zur Kraftachse) zu einer Kompression der Frakturfragmente und damit zu einer besseren Heilung. Ein entsprechender Cerclagedraht wird hierfür in «Achtertouren» um zwei in Längsrichtung platzierte Drähte gelegt. Somit werden die Zugkräfte bei entsprechender Beugung im Kniegelenk in Druckkräfte transformiert. Die Nachbehandlung erfolgt dann frühfunktionell, dass heisst das Gelenk wird früher als bei der konservativen Therapie hinsichtlich der Beweglichkeit freigegeben. In der überwiegenden Mehrzahl der Fälle ist damit ein gutes Ergebnis zu erzielen, eine Stufenbildung führt jedoch zu einer frühzeitigen Arthrose.
Distale Femurfraktur
Frakturen des unteren Endes des Oberschenkels sind insgesamt selten. Wichtigstes Kriterium für die Therapie und Prognose ist die Frage, ob der Bruch das Kniegelenk mit involviert ist oder nicht, ob es sich also um eine extra- oder intraartikuläre Fraktur handelt. Typischer Unfallmechanismus ist die direkte oder indirekte Gewalteinwirkung. Ähnlich der Unterschenkelfrakturen treten diese Frakturen beim älteren Menschen (meist Frauen mit begleitender Osteoporose) nach einfachen Sturzereignissen auf. Beim jungen Patienten mit gesunder Knochensubstanz sind erhebliche physikalische Kräfte (Verkehrsunfall)erforderlich, dass es zu einem Bruch kommt. Gemäss der Literatur sind bis zu 30% der Patienten mit einer distalen Femurfraktur polytraumatisiert. Hierunter versteht man das Vorliegen von mehreren Verletzungen, von denen mindestens eine oder das gemeinsame Vorliegen dieser Verletzungen für den Patienten potentiell lebensbedrohlich sind. Neben der Röntgenbildgebung kommen hier die Computertomographie und die Magnetresonanztomographie (MRT) zur Anwendung. Handelt es sich um gelenkbeteiligende Verletzungen, so ist das Ziel neben der Wiederherstellung der achsengerechten Anatomie, die Rekonstruktion der Gelenkflächen. Bei Erwachsenen stellt die konservative Therapie die Ausnahme dar.
Bei der operativen Versorgung der distalen Femurfraktur haben sich in den letzten Jahren die sogenannten minimal-invasiven Operationstechniken durchgesetzt. Man versteht darunter weichteilschonende Verfahren. Neben Schrauben- und Plattenosteosynthesen besteht hier auch die Möglichkeit, intramedulläre Nagelsysteme zu verwenden.
Die Nachbehandlung beginnt auch bei diesen Frakturen früh. Unter physiotherapeutischer Anleitung wird das Gelenk zunächst passiv beübt, dies kann auch auf einer Motorbewegungsschiene erfolgen, die das Bein für den Patienten gemäss einer Voreinstellung bis zu der gewünschten Gradzahl bewegt. Die Mobilisation des Patienten erfolgt in den meisten Fällen mit einer Teilbelastung an Unterarmgehstützen. In der Regel erfolgt die Aufbelastung nach der 8. Woche. Die Metallentfernung wird prinzipiell nach ein bis eineinhalb Jahren empfohlen. Bezüglich möglicher Komplikationen müssen hier die Pseudarthrose (nicht Verheilen der Bruchenden) und die Arthrose bei Brüchen mit Gelenkbeteiligung angesprochen werden.
Proximale Tibiafraktur
Als proximale Tibia wird anatomisch das obere Ende des Unterschenkelknochens bezeichnet. Das untere Ende des Oberschenkels und das obere Ende des Unterschenkels bilden zusammen die knöcheren Strukturen des Kniegelenkes, mit Ausnahme der Kniescheibe.
Die chirurgische Therapie solcher proximaler Tibiafrakturen, auch Tibiakopffraktur genannt, insbesondere mit Gelenkbeteiligung, stellen nach wie vor eine Herausforderung auch an den erfahrenen Chirurgen dar. Gründe hierfür sind unter anderem die oftmals erhebliche Dislokation der Frakturfragmente oder die häufig vorliegenden Begleitverletzungen intraartikulärer Strukturen, wie Menisken, Kreuzbänder etc. Erschwerend hinzu kommen kann zudem eine erhebliche Schädigung der Weichteile bis hin zu einem (drohenden) Kompartmentsyndrom oder ein offener Bruch. Proximale Tibiafrakturen sind insgesamt selten und machen < 1% aller Frakturen und ca. 10% aller Tibiafrakturen aus. Als Unfallursache beim älteren Patienten sind einfache Stürze und Anpralltraumata. Beim jungen Patienten hingegen treten proximale Tibiafrakturen meist als Folge von erheblicher physikalischer Krafteinwirkung auf. Die Bildgebung erfolgt meist durch Röntgen oder eine Computertomographie (CT).
Einfache, undislozierte Frakturen stellen die Minderheit der proximalen Tibiafrakturen dar und können konservativ therapiert werden. Alle anderen Frakturmorphologien, vor allem beim jungen Patienten, sollten operativ versorgt werden.
Bei der Planung der operativen Therapie müssen wichtige Kriterien wie Weichteilschaden, drohendes Kompartmentsyndrom, intraartikuläre Begleitverletzungen, Alter und Aktivitätsniveau des Patienten berücksichtigt werden. Mitunter ist bei Vorliegen eines entsprechenden Weichteilschadens eine temporäre Versorgung mittels Fixateur externe (äusseres Gestell) nötig, um das Abheilen dieser Weichteile zu ermöglichen. Das Therapiekonzept sieht bei der definitiven Versorgung das Erreichen einer anatomischen Reposition und einer hohen Primärstabilität vor, um eine frühzeitige funktionelle Beübung zu ermöglichen.
Um diesen Anforderungen gerecht zu werden, haben sich auch an der proximalen Tibia winkelstabile Implantate als Standard mittlerweile durchgesetzt. Die winkelrigide Verbindung zwischen Platte und Schraube führt zu einer höheren Primärstabilität. Klinisch zeigen sich die Vorteile dieser Implantate durch geringere Raten an postoperativen Dislokationen. Eine große Bedeutung hat zudem der Umgang mit den Weichteilen, worunter auch das Periost (Knochenhaut) fällt. Hier geht der Trend hin zu minimalinvasiven Operationstechniken zur Schonung der Weichteile und im Falle der knöchernen Strukturen zu sogenannten «biologischen Osteosyntheseverfahren». Letztere bezeichnen die Tatsache, dass die Implantate mit geringerem Anpressdruck an den Knochen angebracht werden, um den lokalen, beziehungsweise periostalen Blutfluss zu schonen. Die Winkelstabilität erlaubt dieses Vorgehen, da sie im Gegensatz zur konventionellen Platte nicht auf einen Anpressdruck zwischen Implantat und Knochen zur Erzeugung von Stabilität angewiesen ist, sondern die Last über das winkelrigide Schrauben-Platten-Konstrukt leitet (Prinzip des Fixateur interne). Die Nachbehandlung sieht in Abhängigkeit von möglichen Begleitverletzungen so aus, dass postoperativ meist für 8 Wochen eine Teilbelastung mit 15kg erfolgt. Während dieser Zeit darf und soll das Gelenk passiv und aktiv unter physiotherapeutischer Anleitung beübt werden. Regelmässige klinische und radiologische Kontrollen zeigen dann neben den subjektiven Beschwerden auch die knöcherne Heilung. Meist kann ab der 9. postoperativen Woche mit der Belastungssteigerung begonnen werden. Komplikationsträchtig sind diejenigen Frakturen mit Gelenkbeteiligung. Hier sind unter anderem folgende Komplikationen zu nennen: Repositionsverlust, Infektionen, Irritation durch die Platte selbst, Verletzung von Nerven und Gefässen und die posttraumatische Arthrose - also eine Arthrose, die durch den Unfall begünstigt worden ist.
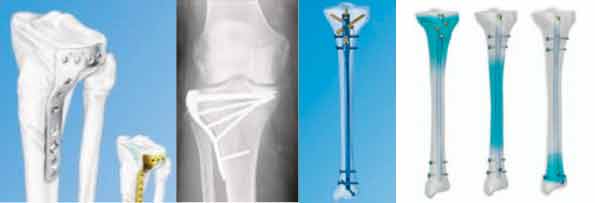
Beispielmöglichkeiten der operativen Versorgung von Schienbeinkopfbrüchen / Schienbeinschaftbrüchen mit verschiedenen Platten und Nagelsystemen (Depuy Synthes).
Unterschenkel und Pilonfrakturen
Knochenbrüche der langen Röhrenknochen des Unterschenkels (Tibia = Schienbein, Fibula = Wadenbein) können durch ein direktes Trauma ausgelöst werden, zum Beispiel im Rahmen von Verkehrsunfällen, aber auch durch indirekte, niedrigenergetische Unfallmechanismen wie bei Verdrehungen (Skifahren). Die Frakturformen reichen von einfachen Schräg- oder Keilfrakturen bis hin zu ausgedehnten Trümmerbrüchen. Bedingt der geringen Weichteilbedeckung, im Gegensatz zum Oberschenkel, treten oftmals schwere Weichteilverletzungen auf, die dann die Behandlung deutlich komplizierter gestalten. Fehlstellung und Instabilität sind typische Frakturzeichen. Als Standarddiagnostik gilt hier die Röntgenbildgebung des Unterschenkels in zwei Ebenen. Die konservative Therapie ist beim Erwachsenen selten und kommt bei stabilen, nicht verschobenen Frakturen zur Anwendung. Die Mehrzahl der Fälle wird jedoch operativ versorgt.
Indikationen für ein operatives Vorgehen sind unter anderem begleitende Gefäss-Nervenverletzungen, Weichteilschäden, Kompartmentsyndrom, instabile Frakturen, sekundäre Dislokation bei primär konservativ behandelten Frakturen. Für die operative Therapie stehen mehrere Osteosynthesetechniken und Implantattypen zur Verfügung. Welches der verschiedenen Verfahren zur Anwendung kommt richtet sich nach der Frakturmorphologie, Grad der Weichteilverletzung, Gesamtzustand des Patienten. Das Prinzip der sogenannten Marknagelung beruht auf einem Implantat, welches im Knochen verläuft (intramedullär). Es kommt meist bei Schaftfrakturen der Tibia zur Anwendung. Über kleine Zugänge kann ein solches Implantat „weit" weg von der Fraktur in den Knochen eingebracht werden, die Durchblutung im Frakturbereich wird somit geschont. Mit entsprechenden Verriegelungsbolzen wird der Nagel gegen Rotationsbewegungen und Längenverlust gesichert. Diese Implantate können unaufgebohrt und aufgebohrt zur Anwendung kommen. Aufgebohrt in diesem Zusammenhang heisst, dass der Weg des Implantates im Knochen vor dem Einbringen des Nagels mit einem Bohrer vorgebohrt wird. Nachteilig ist hier die Hitzeentwicklung die den endostalen (innere Knochenhaut) Blutfluss beeinträchtigen kann. Bei der nicht aufgebohrten Technik kann eine grosse Drucksteigerung im Knochen stattfinden und somit zu einer pulmonalen (die Lunge betreffend) Mehrbelastung bis hin zu einer Fettembolie als Komplikation führen. Stand der aktuellen Lehrmeinung ist es, dass die unaufgebohrte Technik bei Patienten mit einem begleitenden Thoraxtrauma (Brustkorb), Mehrfachverletzte bis hin zum Polytrauma oder Patienten in einem Schockzustand, nicht zur Anwendung kommen sollte.
Die Plattenosteosynthese kann prinzipiell bei allen Frakturformen am Unterschenkel verwendet werden, insbesondere bei Brüchen in der Übergangszone von einem Knochenende hin zum Schaftbereich. Die Versorgung mit einem äusseren Gestell, dem Fixateur externe ist bei allen Frakturformen möglich, insbesondere sollte diese Technik bei erheblichen Weichteilschäden, Mehrfachverletzten oder bei Infektionen verwendet werden.
Die Nachbehandlung richtet sich unter anderem nach dem gewählten Verfahren und der Frakturmorphologie. Meist wird für eine Zeit von 6 Wochen eine Teilbelastung mit 20kg mit entsprechender Mobilisation an Unterarmgehstöcken empfohlen. Nach regelmässigen klinischen und radiologischen Verlaufskontrollen ist dann die Aufbelastung nach der 8. Woche durchzuführen. Eine Metallentfernung sollte frühestens nach einem bis eineinhalb Jahren erfolgen, damit der Bruch sicher und stabil geheilt ist.
Pilontibiale Fraktur
Diese Frakturform stellt eine Sonderform der Unterschenkelfrakturen dar. Im Rahmen von hochenergetischen Unfallmechanismen (Sturz aus grosser Höhe, Verkehrsunfälle) kommt es zu einer axialen Stauchung und Verbiegung am unteren Ende des Schienbeins. Die Gelenkfläche (zum oberen Sprunggelenk) ist hier verkomplizierend mitbetroffen. In 80% der Fälle ist zudem das untere Ende des Wadenbeins, der Aussenknöchel mit frakturiert. Zum Zeitpunkt des Unfalls stehen der Fuss und der Unterschenkel nicht senkrecht zueinander sondern oftmals in Streck- oder Beugestellung des Sprunggelenkes, oder aber der Fuss ist leicht einwärts oder nach aussen gedreht. Neben der axialen Stauchung kommt es so zu Abscherungen von Kantenfragmenten. Aufgrund der Tatsache, dass es sich hier meist um Hochrasanztraumen handelt, sind die Weichteile oft erheblich in Mitleidenschaft gezogen. Neben der lokalen klinischen Untersuchung müssen auch die angrenzenden Gelenke, das Becken und die Wirbelsäule mit untersucht werden, da die Energie über die Kette Vorfuss, Sprunggelenk, Unterschenkel, Oberschenkel, Becken und Wirbelsäule weitergeleitet werden kann.
Die Behandlung der Pilonfrakturen ist komplex. Ziel ist es, die Form und Funktion so wiederherzustellen, das der Patient möglichst beschwerdefrei ist, eine Vollbelastung möglich ist. Hierfür ist die Rekonstruktion der Anatomie, vor allem der Achsenverhältnisse und der Gelenkfläche unabdingbar. Die wenigsten Pilonverletzungen lassen sich konservativ behandeln. Nicht verschobene Brüche mit einer überwiegend erhaltenen Gelenkfläche können konservativ therapiert werden. Ein Problem neben der Komplexität des Bruches selbst ist die des Weichteilschadens. Daraus folgt meist ein zweizeitiges Vorgehen. Mit einem Fixateur externe wird der Bruch in weitgehend korrekter Stellung zunächst ruhiggestellt. Maximal wird zur Wiederherstellung der korrekten Länge das frakturierte Wadenbein mit einer Platte versorgt. Die Weichteile können sich dann erholen. Eine anschliessend durchgeführte Computertomographie hilft bei der exakten Planung der definitiven operativen Versorgung. Der 2. Eingriff erfolgt dann nach Abschwellung mit einer entsprechenden Platten- und Schraubenosteosynthese. Die Nachbehandlung richtet sich nach der individuellen Versorgung. In der Regel wird früh nach der Operation mit der passiven Mobilisation begonnen, damit die Knorpelstrukturen sich erholen können und das Gelenk nicht einsteift. Meist wird die Entlastung für einen Zeitraum von 8 Wochen empfohlen. Je nach Röntgenverlaufskontrolle wird dann mit der Teilbelastung begonnen. Die Vollbelastung beginnt dann ab der 13. Woche nach der Operation.
Neben Infektionen und Wundheilungsstörungen stellen Fehlstellungen, Achsabweichungen, Bewegungseinschränkung und Schmerzen (CRPS, Morbus Sudeck) sowie die Früharthrose die Hauptkomplikationen dar. Auch bei einem ausgezeichneten operativen Ergebnis mit einer optimalen postoperativen Betreuung stellen die Pilonfrakturen eine sehr schwerwiegende Verletzungsform dar.
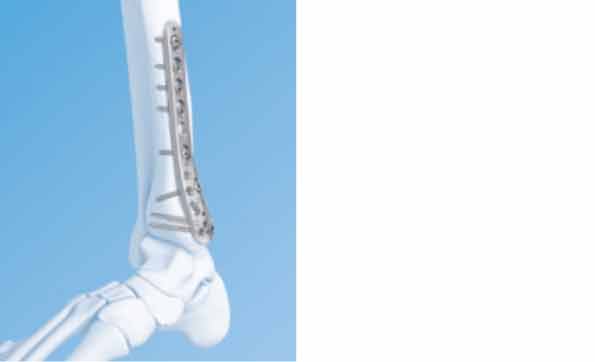
Schematische Darstellung der operativen Versorgung.
